QU’EST CE QU’UN CANAL LOMBAIRE ETROIT ?
La colonne vertébrale (ou rachis) est constituée de vertèbres au milieu desquelles se trouve un canal : le canal rachidien. Celui-ci contient la moelle épinière et les nerfs. Au niveau lombaire, la moelle épinière s’arrête et le canal ne contient plus que les nerfs de la « queue de cheval » qui s’occupent des membres inférieurs et du périnée.
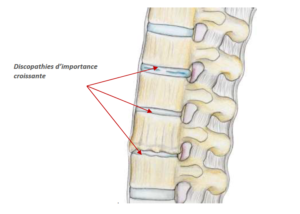
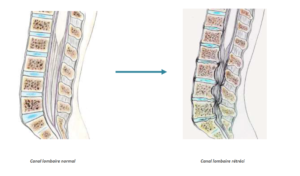
Ce canal est généralement assez large pour contenir sans problème toutes les racines nerveuses. Selon la constitution du patient ou bien à cause de phénomènes d’usure naturelle (arthrose), un rétrécissement du canal rachidien (sténose canalaire lombaire ou canal lombaire rétréci) peut survenir.
Ce rétrécissement, ou « sténose » du canal rachidien va entraîner une compression des éléments nerveux contenus dans le canal rachidien et être à l’origine des signes suivants :
- Difficultés à la marche : typiquement au début de la marche tout est normal puis progressivement s’installent des douleurs, une sensation de faiblesse des membres inférieurs, des sensations d’engourdissement, de fourmillement, de picotement des jambes ; l’ensemble de ces signes vont plus ou moins rapidement imposer l’arrêt de la marche.
Puis, progressivement, avec le repos, ces sensations disparaissent, les douleurs s’apaisent permettant ainsi de reprendre la marche, mais elles réapparaîtront ensuite après le même délai de marche (c’est la claudication neurogène intermittente). - Douleurs des membres inférieurs (sciatique) survenant soit au repos soit à l’effort.
- La survenue d’une paralysie plus ou moins importante des membres inférieurs ou des fonctions sphinctériennes est théoriquement possible mais rare.
EVOLUTION ET TRAITEMENTS MEDICAUX
Seule l’intervention chirurgicale permet d’élargir le diamètre du canal rachidien. Les symptômes peuvent toutefois être atténuées par un traitement médical conservateur : antalgiques, anti-inflammatoires, infiltrations, associés ou non à une rééducation (kinésithérapie, physiothérapie, etc…). L’élément déterminant pour décider d’une intervention est donc la tolérance à cette situation.
Il n’y a pas d’inconvénient majeur à attendre, le risque de paralysie est rare et le fait de différer la chirurgie ne modifiera pas le résultat attendu. Une intervention est envisagée quand le patient a eu un traitement médical complet.
Il n’y a pas urgence à opérer en dehors des cas suivants :
- Déficit moteur (sciatique paralysante)
- Douleur intolérable non soulagée par les morphiniques (sciatique hyperalgique)
- Syndrome de la queue-de-cheval (troubles périnéaux, dysfonctionnements sphinctériens en particulier urinaires)
Source : Société Française de Chirurgie Rachidienne – www.sfcr.fr