QUELS SONT LES OBJECTIFS ET LES INDICATIONS DE LA CHIRURGIE ?
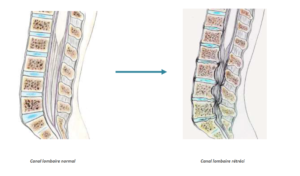
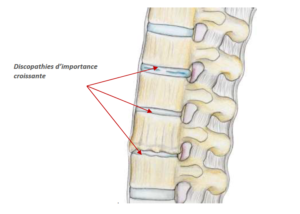
Le traitement chirurgical des lombalgies chroniques par discopathie ne peut être envisagé qu’en cas d’échec des traitements conservateurs (médicaments, rééducation). Ces traitements doivent être tentés pendant au moins six mois avant de les considérer inefficaces.
L’objectif de la chirurgie est de soulager les douleurs et d’améliorer la qualité de vie personnelle et professionnelle. Cependant, cela ne permet que très rarement de faire complètement disparaître les douleurs.
La colonne vertébrale reste plus sensible après l’opération et il faut continuer à prendre des précautions pour éviter de l’user à nouveau. Cela implique parfois des modifications des activités physiques, sportives et professionnelles.
La décision de traitement n’est jamais une urgence et doit faire l’objet d’une discussion entre le patient et son chirurgien.
EN QUOI CONSISTE L’OPERATION ?
Il existe plusieurs techniques chirurgicales de prise en charge des discopathies qui doivent être discutées en fonction du cas de chaque patient.
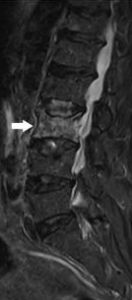
S’il existe une nécessité de décompression nerveuse à cause d’une hernie discale ou d’arthrose en plus de la discopathie le chirurgien optera pour une chirurgie par voie postérieure (abord chirurgical dans le dos).
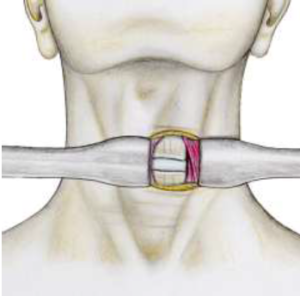
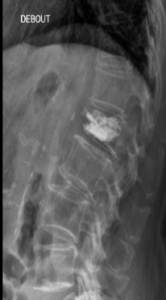
- L’arthrodèse lombaire par voie postérieure consiste à bloquer le ou les niveaux douloureux afin de limiter les mouvements du disque atteint. Cette technique permet d’enlever le disque malade et de le remplacer par des cales en plastique contenant de l’os naturel ou artificiel. Ce montage aboutit en quelques mois à la fusion (soudure) des vertèbres concernées et donc de faire diminuer les douleurs. Le chirurgien complétera son geste en plaçant 2 vis dans la vertèbre du dessus et 2 vis dans la vertèbre du dessous reliées entre elles pour stabiliser le montage. Ce type de chirurgie se fait par voie postérieure (cicatrice lombaire au milieu) ou postéro-latérale (cicatrices lombaires légèrement décalée). S’il n’existe pas de nécessité de geste de décompression nerveuse le chirurgien pourra discuter une chirurgie par voie antérieure ou latérale (abord chirurgical par le ventre ou par le flan). Ce type de chirurgie si elle est possible permet d’économiser les muscles du dos, et permet donc une rééducation et une récupération plus rapide.
- L’arthrodèse lombaire par voie antérieure consiste à bloquer le ou les niveaux douloureux comme dans la technique précédente, mais ici le disque est remplacé par une seule grande cage en plastique contenant de l’os ou un substitut osseux, généralement maintenue par une plaque visée sur les vertèbres.
- La prothèse discale permet de remplacer également le disque mais garde la mobilité du niveau atteint et s’adresse aux patients dont tous les autres éléments de la colonne vertébrale sont en parfait état. (Patients jeunes sans arthrose)

QUELLES SONT LES SUITES DE L’OPERATION ?
Elles sont variables selon la technique employée. La plupart du temps, vous serez mis debout dès le lendemain de l’intervention et vous pourrez quitter l’hôpital ou la clinique au bout de 5 à 6 jours.
Le premier mois est toujours une période de convalescence durant laquelle vos capacités seront limitées. Vous pourrez marcher et rester autonomes pour vos gestes de la vie quotidienne mais certains gestes vous seront interdits pour garantir une bonne cicatrisation.
Votre chirurgien et les rééducateurs reviendront en détail sur l’organisation de votre convalescence.
Dans le cas des arthrodèses, vous devrez peut être porter un corset rigide sur mesure pour une durée de quelques semaines afin de permettre une bonne consolidation de la colonne vertébrale autours du matériel et à visée antalgique.
Vous aurez également besoin de pratiquer de la kinésithérapie de façon prolongée après l’intervention pour rééduquer les muscles du dos et les abdominaux.
Dans tous les cas, le résultat définitif de l’opération n’est obtenu qu’au terme de la rééducation qui dure plusieurs mois.
QUELS SONT LES RISQUES ENCOURUS ?
Il est important de vous informer le mieux possible pour que vous puissiez prendre votre décision d’intervention en évaluant le rapport bénéfice /risque de votre opération avec vos différents médecins. Il existe deux types de risques :
– Ceux en rapport avec votre état général, les maladies que vous avez et l’anesthésie :
Ils sont donc très variables et vous serons expliqués au cas par cas par votre chirurgien, votre médecin anesthésiste et éventuellement spécialiste de votre maladie. Certains antécédents (malformations, diabète, obésité, artérite, varices, alcoolisme, tabac, toxicomanies, affections psychiatriques, prise de certains médicaments particulièrement les anticoagulants ou les anti-agrégants, etc…) peuvent causer ou favoriser la survenue de complications parfois graves, à l’extrême mortelles.
– Ceux en rapport avec l’opération proprement dite :
- Les risques neurologiques :
Quelle que soit l’opération réalisée sur la colonne vertébrale même la plus simple, le risque de paralysie n’est pas nul. Ces complications sont rares et leur récupération est variable. Il peut s’agir d’une simple paralysie des orteils mais parfois plus embêtante avec une atteinte au niveau du pied ou du genou. Très rarement (<1/1000) il peut survenir un syndrome de la queue de cheval (paralysie des sphincters), et encore plus exceptionnellement une paralysie complète des membres inférieurs (paraplégie). La cause n’est pas toujours évidente. La plus fréquente est l’hématome au niveau du site de l’opération qui peut entraîner une compression des nerfs. Une intervention en urgence est impérative quand apparait la paralysie. Parfois, les troubles peuvent êtres dus à une mauvaise position du matériel mis en place (vis, cales, prothèses) et cela nécessite là encore, une réintervention.
Lorsqu’on opère par le ventre, il existe un risque d’endommager les nerfs qui s’occupent des organes sexuels. Cela peut provoquer une éjaculation rétrograde chez l’homme (troubles de l’éjaculation où le sperme part dans la vessie au lieu d’aller vers l’extérieur) et une sécheresse vaginale chez la femme.
- Les risques de saignement :
Un hématome peut survenir dans la zone opérée dans les heures ou jours qui suivent le geste. Cela peut nécessiter une ré-intervention pour l’évacuer.
Une lésion des gros vaisseaux de l’abdomen (aorte, veine cave) peut survenir lors de l’excision du disque. Elle est plus rare lorsqu’on opère par le dos mais plus facilement contrôlable lorsqu’on opère par le ventre. Elle peut entraîner, à l’extrême, une hémorragie gravissime voire mortelle. Lors des transfusions sanguines, le risque de contamination (SIDA, hépatite) est très rare.
- Les risques cicatriciels :
Une fuite du liquide céphalo rachidien (c’est le liquide dans lequel baignent les nerfs à l’intérieur de la colonne) est possible surtout lors des abords par le dos et lors des ré opérations où tous les tissus collent entre eux. Elle est due à une déchirure parfois inévitable, de l’enveloppe qui entoure les nerfs. Le plus souvent elle est sans conséquence ou peut donner des maux de tête transitoires. Elle est plus grave si la fuite s’extériorise et que le liquide sort par la cicatrice. Un risque (très rare) de méningite est alors possible. Un retour aux urgences est indispensable en vue d’une ré-intervention.
Lorsqu’on opère par le ventre, la paroi abdominale peut mal se refermer et provoquer une éventration. Cela peut nécessiter une nouvelle intervention pour consolider la paroi.
Plusieurs types d’infection sont possibles ;
– L’atteinte peut être superficielle, au niveau de la peau. Elle se traite avec des soins locaux.
– Plus profonde, au niveau de la graisse ou des muscles, un nettoyage local est parfois nécessaire associé à des antibiotiques. Les séquelles sont exceptionnelles.
– Lorsqu’elle survient au niveau de l’os et du disque, l’infection réalise une spondylodiscite. Rare (2/1000) elle peut laisser des séquelles à type de lombalgies. Le traitement consiste à donner des antibiotiques pendant 6 semaines à 3 mois.
– L’infection au niveau des méninges est très rare mais peut être grave, elle provoque une méningite
– Dans tous les cas l’infection peut se généraliser et donner une septicémie qui peut être très grave voire mortelle. C’est très rare chez les patients en bonne santé.
D’autres risques exceptionnels ont été décrits. N’hésitez pas à poser toutes vos questions à vos médecins afin de compléter ces informations pour que vous puissiez prendre la meilleure décision
Source: société Française de Chirurgie Rachidienne – www.sfcr.fr
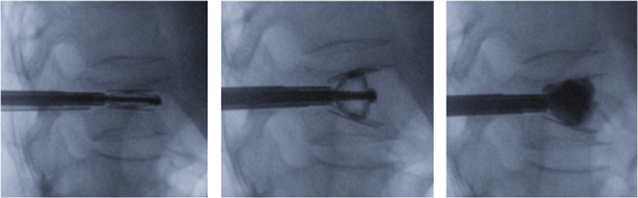




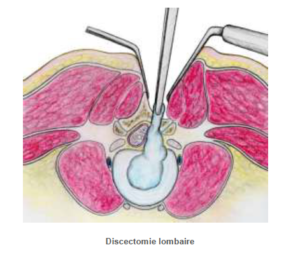 Par des incisions plus petites (1 à 3 cm), en utilisant un microscope, des loupes ou un endoscope, on peut aussi réaliser cette opération en faisant les mêmes gestes. Ce sont les méthodes mini invasives.
Par des incisions plus petites (1 à 3 cm), en utilisant un microscope, des loupes ou un endoscope, on peut aussi réaliser cette opération en faisant les mêmes gestes. Ce sont les méthodes mini invasives.